核医学科 とは ? 核医学科 とはどんな学科でしょうか。「核」と聞くと、あなたも少なからず驚くはずです。じゃあ、病院の中に「核医学科」というのがあることはあまり知られていません。
核医学科 とは ?
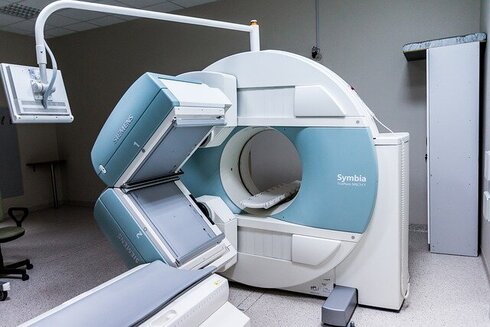
放射能を出す物質(放射性同位元素)はもともと大地や空気、食物などさまざまな自然の事物にも含まれています。カリウムやラジウムなどですが、これを人工的につくり出し、その元素が放つ放射能を医療に役立てようというのが核医学科の目指すところです。
こうした動きは近年ますます活発になっています。たとえば、放射線を発する薬剤を注射し、体内で、薬剤がどこにいるか、そのありかを検出することによって病気を診断するシンチグラフィーという検査、ラジウムやコバルトなどの放射性同位元素を照射する放射線治療などです。
核医学科はこれを総合的に、研究や診断、治療に応用していく専門学科。現在のところまだ診療科目として掲げている病院は少なく、放射線科を中心に取り扱っていますが、いずれは独立していくでしょう。核と医療とはもはや切っても切れない深い間柄です。
核医学科 まとめ
核医学科は、医学の一分野であり、核医学と呼ばれる放射線を用いた診断や治療を専門とする学問領域です。核医学は、放射線医学の中でも放射線治療や放射線診断に特化した分野です。
日本の多くの大学病院や大規模な総合病院には、核医学科が設置されています。その中でも代表的な病院の一つとして、例えば東京大学医学部附属病院や京都大学医学部附属病院などが挙げられます。これらの病院では、核医学科が設置され、核医学的な診断や治療が行われています。
核医学科では、放射性同位元素を用いた診断法や治療法を実施し、がんや心臓疾患などの診断や治療に貢献しています。また、これらの病院では核医学科の専門医や技師が訓練され、高度な技術を駆使して患者の健康に寄与しています。
核医学では、放射性同位元素(放射性薬剤)を用いて患者の体内の代謝や器官の機能を評価し、疾患の診断や治療計画を立案します。代表的な核医学の手法には、放射性同位元素を用いたシンチグラフィ(放射性核素断層撮影法、SPECT)やポジトロン断層撮影法(PET)、放射性物質を使った甲状腺機能検査や骨シンチグラフィ、心筋シンチグラフィなどがあります。
核医学科では、これらの核医学的手法の理論や技術を学び、患者の診断や治療に関わる医療従事者を育成します。また、核医学科では放射線の安全性や管理に関する教育も行われ、放射線技師や放射線医師、核医学技師などの専門家を養成します。
日本核医学会の専門医教育病院リストによると、2021年7月現在、日本全国に267施設もの病院で核医学科が設置されていることが分かります。これらの施設は、大学病院、総合病院、地域の医療機関など、さまざまなタイプの医療機関にまたがっています。核医学は、その高度な技術と設備を活かして、患者の診断や治療に貢献しています。
都道府県別の核医学科の一覧は以下の通りです。
- 北海道:13施設
- 東北:21施設
- 関東・甲信越:107施設
- 東海:38施設
- 北陸:14施設
- 近畿:42施設
- 中国:18施設
- 四国:9施設
- 九州・沖縄:15施設
これらの病院の核医学科では、以下のような診療を行っています。
-
核医学画像診断:
- PET検査、SPECT検査、シンチグラフィー検査など、放射性同位元素を用いた画像診断を行います。これらの検査は、がん、心臓病、脳卒中、認知症などの病気を診断するのに役立ちます。
放射性同位元素を用いた画像診断は、核医学の一部であり、患者の体内の代謝や器官の機能を評価するために使用される非侵襲的な検査手法です。この手法では、放射性同位元素(放射性トレーサーとも呼ばれる)を体内に注入したり摂取したりして、その放射線を検出することで、患者の体内での物質の動向や代謝を可視化します。
主な放射性同位元素には、フルオロデオキシグルコース(FDG)などのポジトン放射性同位元素や、テクネチウムなどのシンチグラフィーに使用される同位元素があります。
具体的な手法には以下のようなものがあります:
-
ポジトロン放射線断層撮影法(PET):患者に放射性同位元素のFDGを投与し、その代謝活性を計測することで、がん細胞や腫瘍の存在や活動度を評価します。
-
単一光子放射線断層撮影法(SPECT):放射性同位元素を含む薬剤を患者に投与し、その放射線を検出して三次元的な画像を生成します。心筋シンチグラフィーや骨シンチグラフィーなどに使用されます。
単一光子放射線断層撮影法(SPECT)は、核医学の画像診断手法の一つであり、放射性同位元素を用いて体内の構造や機能を評価するための非侵襲的な検査法です。SPECTは、特定の放射性同位元素を含む薬剤を患者に投与し、その放射線を検出して、体内の器官や組織の三次元的な画像を生成します。
SPECTの主な特徴や手法は以下の通りです:
-
放射性同位元素の投与:SPECTでは、患者に特定の放射性同位元素を含む薬剤を静脈内注射するか、口から摂取します。この薬剤は、特定の器官や組織に集積する性質があります。
-
放射線検出:薬剤が体内で代謝や分布する際に放射するガンマ線を、ガンマカメラなどの検出器で収集します。この際、複数の方向からの放射線データを収集します。
-
画像再構成:収集された放射線データをコンピューターで処理し、体内の放射性同位元素の分布を可視化する三次元画像を再構成します。この画像は、患者の臓器や組織の機能や代謝を示します。
SPECTは、心臓シンチグラフィーや骨シンチグラフィーなどに使用されます。心臓シンチグラフィーでは、心筋の血流や機能を評価し、心臓疾患の診断や治療計画に役立ちます。また、骨シンチグラフィーでは、骨の構造や代謝を評価し、骨粗鬆症や骨腫瘍などの疾患の診断や監視に使用されます。
-
シンチグラフィー:SPECTの一種で、特定の臓器や組織の機能や血流、代謝を評価するために行われます。
これらの手法は、がん、心臓病、脳卒中、骨粗鬆症などの疾患の診断や治療計画に役立ちます。特にがんの場合、PET検査は腫瘍の位置や拡がり、治療効果の評価などに重要な情報を提供します。
-
核医学治療:
- 放射性同位元素を用いた治療を行います。主な治療法としては、甲状腺癌の治療に用いられるラジオヨード療法、骨転移癌の治療に用いられるサムスカルシント療法などがあります。
医療に関連する疑問あんなことこんなこと14項目
癌 転移 とは についてです。ガン細胞の悪性たるゆえんは、ズバリ、転移することです。治療をしてもその後の転移を恐れて生活しなければいけません。また、もう大丈夫だろうと思っていた矢先に転移が発見されます。
癌の転移はどのように見つかるのでしょうか。

1 ヶ所に留まって、周囲の細胞を少しずつとり込んでいく(これを浸潤という)だけなら、その部分を切除すればすむわけですが、血液やリンパ液の流れに乗ってとんでもないところにビュンと飛び移るから始末が悪いのです。
肺から腎臓、胃から肝臓、腎臓から脳、といった具合。ほんの20 年前までは、もしガンが見つかった場合、それがほかの臓器に転移しているかどうかは開けてみなけりやわからない」がふつうでした。しかし、検査法の発達により、現在はほとんどが事前にわかります。
事前にわかるのは CT検査やMRI 検査 そしてPET 検査によるわかります。PET 検査は、静脈注射し、検査機器のベッドに横になるだけですので、注射時以外の痛み、不快感はありません。CTやMRIのような筒の中に入り検査します。
癌 転移 はどのようにして見つかるのでしょうか
がんの種類によっては原発部位の症状よりも、転移による症状が先に現れることがあります。たとえば、腰骨に転移したときの腰痛や骨の痛み、脳転移したときの麻痺や頭痛、しびれなどです。また、転移が皮膚や体の表面のリンパ節にできたときには硬い塊として触れることができます。患者さん自身が塊を触れることに気づいて病院を受診し、転移が見つかることもよくあります。一方、転移したがんがまだ小さいうちは症状が現れないことが一般的です。
また、最初に見つけたガンが最初にできたガン細胞(原発性)か、転移してできたもの(転移性) かもわかります。
これも、過去たまものの膨大な症例データの賜物でしょう。だから、たとえば胃の検査でガンが見つかり、それが転移性のものだったので、元はどこかとこれまた検査をして探したら大腸だったというような詰もよくあります。
この場合、最初にできた大腸の処置を優先させる。ガンは転移が恐ろしい、早期発見でないとムリ、などとよくいわれるが、転移したガンも手術で取り除き、治癒した例もすでに報告されています。ガン王国ニッポンの、さらなる進歩発展に期待したいところです。
癌 転移
正常な細胞は、体や周囲の状態に応じてふえるのをやめたり、成熟(分化)していろいろな機能を担うようになったり、脱落してほかの細胞と入れ替わるような仕組みが働いています。がん細胞は、こうした仕組みに異常があり、時間をかけて数をふやしたり、ほか
の場所に移動しやすくなるなどの性質を持っています。
転移を診断する方法としては、脳転移は脳MRI(核磁気共鳴検査)を、肺転移・肝転移・副腎転移・リンパ節転移などは胸部・腹部のCT(コンピュータ断層検査)を、骨転移は骨シンチを行います。腹部については超音波検査も行われます。最近ではPET(陽電子断層撮影)という検査で脳以外の臓器の転移を1度の検査で調べることができます。(下の図を参照) 転移を診断する検査は、がんと診断されたときや、がんの治療の前後、治療が終了して半年、1年、2年といった節目に行います。また、症状がなくても、急に腫瘍マーカーが上昇してきた場合も転移の可能性があるため、このような検査を行います。
がんのある場所や大きさのほか、患者さんの状態、これまでに受けた治療の内容や効き方、検査でわかるがんの特徴など、さまざまな要因が、がんの進行に影響してきます。
「再発」とは、治療がうまくいったようにみえても、手術で取りきれていなかった目に見えない小さながんが残っていて再び現れたり、薬物療法(抗がん剤治療)や放射線治療でいったん縮小したがんが再び大きくなったり、別の場所に同じがんが出現することをいいます。
治療した場所の近くで再発を指摘されるだけでなく、別の場所に「転移」としてがんが見つかることも含めて再発といいます。
「転移」とは、がん細胞が最初に発生した場所から、血管やリンパに入り込み、血液やリンパの流れに乗って別の臓器や器官に移動し、そこでふえることをいいます。リンパの流れが集まる場所であるリンパ節に転移したり、肺や肝臓、脳、骨など血液の流れが豊富
な場所に転移することが多いです。
「播種」とは、がんのできた臓器からがん細胞がはがれ落ち、近接する体内の空間(胸腔や腹腔)に散らばるように広がることをいいます。
再発 転移 への対応
がんの種類や性質、治療の経過などから、再発しやすさ、転移の起こりやすさや起こる場所について、ある程度予測して対策をとることができます。
肝細胞がんの多くは肝炎ウイルスによる慢性肝炎や肝硬変を背景としており、がんを治療しても高い確率で肝臓の別の場所に再発することがわかっています。このことから治療の後も継続的に肝臓の状態とがんの再発の有無について確認していきます。
肺の小細胞がんの治療では、脳への転移を起こしやすいがんの性質を踏まえて、初期治療で高い治療効果が得られた場合には、予防的に脳に対して放射線を当てる治療を行うことがあります。がんの種類によっては、再発や転移について早めに診断して治療したり、目に見えない小さな転移があるものと想定して、再発や転移の可能性を減らすために治療を始めたりすることが有効であるとわかっているものもあります。しかしながら、がんの再発や転移
を完全に防ぐことはできません。
検査や治療の進め方を考えるときには、このことを踏まえて、がんの状態とあなたの体の状態に応じた方法を決めていくことになります。
濃縮乳酸菌は進行性のガンにも有効 末期の肺がんにも膵臓がんの進行も止める
医療に関連する疑問あんなことこんなこと14項目
医療 疑問 あんなことこんなこと14項目です。医療に関して、どうも解せない、引っかかる、というのは、何も病院でのことばかりではありません。むしろ医療がらみの用語については、新聞やテレビなどのニュースの方が、生き死にに直接かかわる言葉が頻繁に飛び交っていたりするぐらいです。
もし病院内で耳にしたら、だれもがギョッとするようなことだけに、これはお医者さんには聞きづらいもの。加えて、マジメなつもりでも、どうしても下世話に聞こえそうで気が引ける話題もあります。そんな、かえってお医者さんには面と向かって聞きにくい話のいくつかを、彼らに代わってお答えする一風変わった素朴な疑問集。
医療 疑問 あんなことこんなこと14項目
- 意外に身近な「変死の実態」
- 美しい死に顔とは
- 飲んで効くDNAとは?
- 気功も過ぎれば毒になるのか?
- がんが転移するとは
- 体内にできる石の種類
- 核医学科とは?
- ゲイは3歳までに決まる
- 男性でも乳ガン
- インポは狭心症のサイン
- 女性だって腹上死の可能性がある
- 女にもある脱腸の実際
- ペット好きのオウム病
- テクノストレス、女は目に、男は「下」に
医療 疑問 があるなら
医療に関する疑問がある場合、それについて専門的なアドバイスを受けることは非常に重要です。以下は、医療に関する疑問に対処するための一般的な手順です:
-
主治医または専門家に相談する: まず最初に、自身の主治医に直接質問し、疑問や不明点を明らかにしましょう。主治医はあなたの健康状態について最も正確な情報を提供できます。
-
セカンドオピニオンを検討する: 医師の診断や治療計画に疑念や疑問がある場合、他の医師や専門家にセカンドオピニオンを求めることができます。別の医療専門家の意見を聞くことで、より多くの情報を得ることができます。
-
信頼性のある情報源を探す: インターネットなどの情報源は便利ですが、信頼性のある情報を選びましょう。公的な医療機関、大学病院、医学専門家の提供する情報は、信頼性が高いことが多いです。
-
質問を用意する: 医師や専門家に質問する前に、自分の疑問や不明点を整理しておきましょう。具体的な質問を用意することで、情報の取得が効果的になります。
-
医療訴訟を検討する: 医療のミスや過失が疑われる場合、法的なアドバイスを受けることを検討できます。医療訴訟は専門知識を要するため、弁護士に相談することが重要です。
-
医療相談サービスを利用する: 一部の地域では、無料または低料金で医療相談を提供するサービスが利用可能です。医療に関する専門的なアドバイスを求めるためにこれらのサービスを利用することができます。
現代医療
病院では長時間待たされて診察は3分だけ!こんなことよくありませんか?
病院で待ち時間が多く、診察が短いことは多くの人にとって不便でストレスを感じることがあります。このような問題を改善するためにできることはあります。
-
予約を取る: 多くの病院や診療所は予約システムを提供しています。予約を取ることで、待ち時間を短縮できることがあります。特に予定された診察時間に診療所に行くことをおすすめします。
-
早めに行く: 診察予約の時間に余裕をもって病院に行くことで、待ち時間を短縮できる場合があります。
-
診察前に質問を用意する: 診察時間が短い場合、質問や症状についての情報をまとめておくことが大切です。医師に伝えるべき重要な情報を忘れないようにしましょう。
-
診療所のフィードバックを提供する: 待ち時間や診察に関するフィードバックを診療所に提供することが、サービスの向上に寄与することがあります。問題がある場合、診療所のスタッフに直接伝えてみてください。
-
別の医療機関を検討する: 待ち時間や診察に不満がある場合、他の医療機関を検討することも選択肢です。他の医療機関でより良いサービスを提供している場合があります。
-
専門家に相談する: 重要な医療問題がある場合、専門医やセカンドオピニオンを考慮することも検討できます。
待ち時間や診察時間が短いことは、医療制度や診療所によって異なります。効果的な対策を講じることで、自分の医療ケアを改善できる可能性があります。
図解とQ&Aでわかる 最新版 医療保険・介護保険・年金の知識と疑問解決マニュアル157 すぐに役立つ
「病気」や「介護」「年金生活」で不安を感じたときに役立つ1冊!
健康保険から民間の医療保険、介護保険、公的年金まで複雑な制度のしくみと疑問点を平易に解説。
●厚生年金・共済年金の統合など最新の情報に対応
●医療保険と年金制度の全体像がわかる
●健康保険のしくみや民間の医療保険・医療特約のことがわかる
●介護保険の各種サービスや要介護認定のことがわかる
●老齢年金・障害年金・遺族年金のしくみと請求手続きがわかる
(本書でとりあげる主なテーマ)
医療保険と医療保障/ガン保険/保険外併用療養費の自己負担額/高額療養費/傷病手当金/訪問看護療養費/介護保険の保険料/介護サービスの利用料/要支援・要介護/予防給付/介護給付/訪問介護/通所介護/介護保険施設/地域支援事業/サービス付き高齢者向け住宅/地域密着型サービス/パートタイマーの年金/雇用保険の手当と年金の併給/加給年金/在職老齢年金/障害年金と労災や健康保険の併給/遺族基礎年金や遺族厚生年金の受給金額/遺族年金と老齢年金の併給 など
リンク
加藤/知美
社会保険労務士。愛知県社会保険労務士会所属。愛知教育大学教育学部卒業。総合商社、会計事務所、社会保険労務士事務所勤務を経て、「エスプリーメ社労士事務所」を設立。総合商社時代は、秘書・経理・総務が一体化した管理部署のリーダーとして指揮を執り、苦情処理に対応。人事部と連携し、数々の社員面接にも同席。会計事務所、社会保険労務士事務所勤務時代は、顧問先の労務管理のかたわら、セミナー講師としても活動。現在は、NPO法人「ジコサポ名古屋」に所属し、交通事故専門士としても活動中(本データはこの書籍が刊行された当時に掲載されていたものです) --このテキストは、tankobon_softcover版に関連付けられています。


